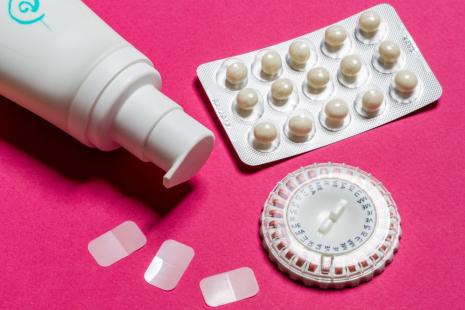
Le « black box warning » apposé sur les traitements hormonaux de la ménopause (THM) aux États-Unis va être retiré. Cet avertissement prévenant du risque le plus élevé pour un médicament a dissuadé les médecins et les femmes d’y recourir pendant plus de 20 ans. Sa suppression, annoncée par la FDA le 11 novembre, prend en compte, avec des années de retard, la succession d’études contredisant les conclusions de l’étude Women Health Initiative (WHI) de 2002 qui a mis un coup d’arrêt aux THM.
Endocrinologie-gynécologie
Quand proposer un traitement hormonal de la ménopause ?
Par
Publié le 11/12/2025
- 0 RéactionsCommenter
- Partager sur Facebook
Facebook
- Partager sur X
X
- Partager sur Linkedin
Linkedin
- Partager par mail
Mail
En attendant les recommandations de la Haute Autorité de santé, le Pr Florence Trémollières, endocrinologue et gynécologue médicale, a détaillé la balance bénéfice – risque des traitements hormonaux de la ménopause (THM) lors d’un colloque à l’Académie de médecine.
La suite de l’article est réservée aux abonnés.
Inscrivez-vous GRATUITEMENT pour lire une sélection d’articles
Votre inscription nous permet de contrôler le contenu auquel nous avons le droit de vous donner accès en fonction de votre profession (directives de l’ANSM).
Je me connecte

A la Une
Sept enseignes de pharmacie au palmarès des marques milliardaires
Souveraineté sanitaire
Le paracétamol 100 % français arrive en 2027
Santé publique France
En mai, la canicule a entraîné une hausse des hospitalisations
Études de pharmacie
Les lauréates du Prix inter-facultés de dispensation d’ordonnance